No consultório e no centro cirúrgico, avalio com frequência cisto no pâncreas, achado cada vez mais comum em exames de imagem. Nem todo cisto é problema, e nem todo cisto precisa ser operado. Meu papel é separar o que pode ser apenas acompanhado do que pede intervenção, explicando com calma a classificação, os exames que realmente mudam a conduta e o plano de seguimento. Trabalho em primeira pessoa, com linguagem direta e decisões baseadas em critérios objetivos.

O que é cisto no pâncreas
Chamo de cisto no pâncreas qualquer formação com conteúdo líquido dentro ou ao redor do pâncreas. Esse “guarda-chuva” inclui desde pseudocistos após episódios de pancreatite até cistos verdadeiros (revestidos por epitélio) com diferentes comportamentos biológicos.
A maioria é descoberta “por acaso” em ultrassom, tomografia ou ressonância feitos por outro motivo. O grande ponto é diferenciar o que fica só em vigilância do que precisa de biópsia ou cirurgia.
Eu começo pela história clínica: já houve pancreatite? Há dor recorrente, perda de peso, icterícia, náuseas? Em seguida, defino tamanho, localização (cabeça, corpo ou cauda), comunicação com o ducto pancreático, septo, nódulo mural e alterações do ducto principal. Esses detalhes guiam a estratificação de risco e a periodicidade do acompanhamento.
Tipos de cistos pancreáticos
Didaticamente, separo em quatro grandes grupos, lembrando que existem outros subtipos:
- Pseudocisto – consequência de pancreatite aguda ou crônica. Não é neoplasia; é uma coleção líquida encapsulada, sem revestimento epitelial. Pode regredir, estabilizar ou, se causar sintomas, ser drenado/endoscopicamente ou tratado de outra forma.
- Cistadenoma seroso – lesão benigna, em geral com baixo risco de problemas. Costuma ser acompanhado quando assintomático e pequeno.
- Neoplasia mucinosa cística (NMC) – ocorre mais em corpo/cauda, tipicamente em mulheres, não se comunica com o ducto principal. Tem potencial de transformação; por isso, pode haver indicação de cirurgia conforme tamanho e achados de imagem.
- Neoplasia papilífera mucinosa intraductal (IPMN) – pode envolver o ducto principal ou ramificações (branch duct). Há critérios de risco para definir seguimento, punção por ecoendoscopia (EUS-FNA) ou indicação cirúrgica.
Existem ainda cistos menos comuns (por exemplo, cistadenoma/cistadenocarcinoma mucinoso e cistos associados a síndromes), e meu trabalho é identificar qual é qual a partir da imagem e, quando necessário, da análise do líquido cístico.
Sintomas mais comuns
A maior parte é assintomática. Quando há sintomas, costumo ver dor abdominal alta (em faixa), náuseas, empachamento e, em casos com compressão de estruturas, icterícia (pele amarelada), urina escura e fezes claras.
Pseudocistos pós-pancreatite podem dar dor persistente, sensação de massa e, raramente, sangramento ou infecção. Em lesões mucinosas, os sintomas são menos específicos; por isso, imagem e critérios de risco são tão importantes.
Agende sua consulta para avaliação de cisto no pâncreas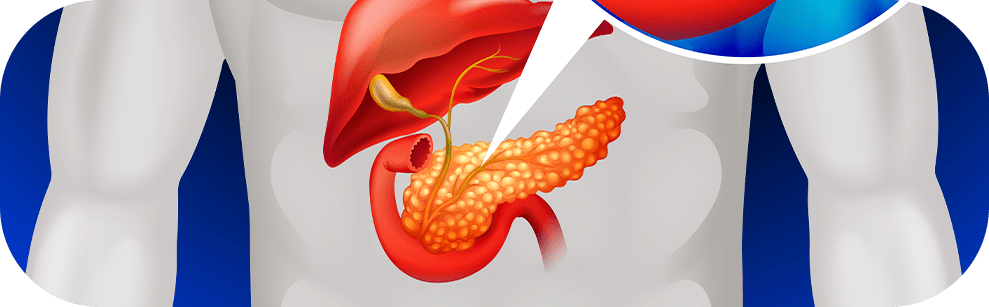
Diagnóstico e acompanhamento
Depois da anamnese e do exame físico, organizo o estudo com imagem de qualidade e, se necessário, ecoendoscopia. O objetivo é responder a perguntas simples que mudam a conduta: qual o tipo provável? Há sinais de risco? Qual o tamanho? Existe nódulo mural? O ducto principal está dilatado? Há comunicação entre cisto e ducto? Com essas respostas, decido entre observar, puncionar ou operar.
Exames necessários
- Ressonância magnética com colangiorressonância (RM/MRCP): excelente para avaliar comunicação ductal, septo, nódulos murais e detalhes que a tomografia, às vezes, não evidencia.
- Tomografia computadorizada (TC): útil para medir a lesão, avaliar calcificações, contexto de pancreatite e relação com estruturas adjacentes.
- Ecoendoscopia (EUS) com punção (FNA/FNB): quando a imagem não fecha diagnóstico ou quando há sinais de risco, a EUS permite visualizar por dentro e puncionar para analisar CEA, amilase, citologia e, em alguns casos, biomarcadores no líquido cístico.
- Ultrassom abdominal: pode levantar o achado, mas não substitui RM/TC para tomada de decisão.
- Exames laboratoriais: enzimas hepáticas (se houver icterícia), marcadores e avaliação clínica global.
Eu não peço tudo para todos. Seleciono o que muda o rumo do caso. Para cistos estáveis, pequenos e sem sinais de risco, opto por vigilância periódica, ajustando o intervalo de acordo com tamanho e características.
Riscos associados ao cisto pancreático
Os riscos variam conforme o tipo. Pseudocistos trazem risco de infecção, sangramento, ruptura e compressão de órgãos próximos. Lesões mucinosas (NMC, IPMN) carregam potencial neoplásico; por isso, observo sinais de alerta:
- Nódulo mural real (e não artefato), especialmente se vascularizado.
- Dilatação do ducto pancreático principal.
- Aumento do cisto ao longo do tempo.
- Espessamento irregular da parede.
- Sintomas persistentes (dor, pancreatite de repetição) ou icterícia por compressão.
A presença e a combinação desses fatores é que definem punção, cirurgia ou seguimento.
Tratamento cirúrgico
Cirurgia não é a regra para todo cisto. Cirurgia é a resposta certa quando há indicação clara. Eu avalio risco cirúrgico, localização (cabeça x corpo/cauda), tipo provável de cisto e sinais de risco. Quando a balança pesa para operar, escolho a via minimamente invasiva sempre que possível.
Indicações de cirurgia
- Lesões mucinosas com sinais de alto risco (por exemplo, nódulo mural sólido, ducto principal francamente dilatado) ou sinais preocupantes combinados.
- Crescimento documentado em intervalo curto, mudança de padrão interno, sintomas persistentes sem outra explicação.
- Dúvida diagnóstica relevante mesmo após EUS, quando o resultado impacta desfecho.
- Complicações de pseudocistos (infecção, sangramento, compressão inaceitável) que não respondem a drenagem endoscópica/percutânea.
O tipo de ressecção depende da localização: em cauda/corpo, falo de pancreatectomia distal; em cabeça, de duodenopancreatectomia (quando necessário). Em cistos pequenos, bem delimitados e periféricos, há cenários de enucleação. A decisão é sempre técnica e compartilhada.
Laparoscopia e cirurgia robótica
Minha prática prioriza laparoscopia e robótica quando agregam segurança e recuperação mais previsível.
- Na laparoscopia, opero por pequenas incisões, com câmera de alta definição e instrumentos delicados. Em pancreatectomia distal, isso costuma permitir menor dor de parede e internação mais curta quando comparada à via aberta, nos casos selecionados.
- Na robótica, ganho articulação fina e ergonomia, úteis em suturas e dissecções de precisão, especialmente próximo a vasos e ductos. Em ressecções de cauda, a plataforma pode facilitar preservação esplênica quando indicada e viável.
Eu explico benefícios e limites de cada caminho e quando a via aberta é a opção mais segura, seja pela anatomia, pela inflamação ou pelo objetivo oncológico.
Agende sua consulta para avaliação de cisto no pâncreas📍 Atendimento em gastroenterologia e cirurgia digestiva – São Paulo – SP


