Quando avalio câncer de estômago, meu foco é responder a três perguntas de forma objetiva: se há indicação de cirurgia, qual técnica entrega o melhor resultado no seu caso e como organizar a recuperação para reduzir riscos e retomar a rotina com previsibilidade. A partir da história clínica, dos exames e do estadiamento, transformo possibilidades em um plano claro, alinhando cada etapa, da decisão operatória ao seguimento.
Cirurgia oncológica para o câncer de estômago
O estômago é um órgão com funções decisivas na digestão e, quando há diagnóstico de câncer gástrico, a estratégia precisa ser definida com critério. Eu parto de um princípio simples: toda escolha deve estar sustentada por evidência clínica e contexto individual, como localização do tumor, profundidade de invasão, linfonodos e condição clínica geral.
Em tumores iniciais, a cirurgia pode ser o tratamento principal; em tumores localmente avançados, muitas vezes discutimos tratamento combinado com oncologia antes da operação para aumentar a chance de ressecção completa.
A base da cirurgia é retirar a doença com margens de segurança e tratar os linfonodos regionais conforme as melhores práticas para cada cenário. Além disso, planejo a reconstrução do trânsito de modo que a alimentação possa ser retomada de forma progressiva e segura, com orientação nutricional desde o pré-operatório.
Quando a cirurgia é indicada
Indico cirurgia quando o estadiamento mostra doença ressecável, sem metástases à distância, e quando a condição clínica permite atravessar o pós-operatório com boa expectativa de benefício. Em linhas gerais, penso em operar quando:
- O tumor está confinado ao estômago ou com envolvimento regional que ainda permite ressecção completa com margens adequadas.
- Não há sinais de disseminação para outros órgãos em exames de imagem.
- O estado nutricional e funcional é compatível com a cirurgia e a reabilitação.
Em lesões muito iniciais e bem selecionadas, discuto com a equipe se terapia endoscópica pode ser adequada; quando há invasão mais profunda, comprometimento de linfonodos ou localização que inviabiliza abordagem endoscópica, a gastrectomia passa a ser o pilar do tratamento local. Em casos localmente avançados, organizo avaliação com oncologia para quimioterapia neoadjuvante, quando indicada.
Agende sua consulta para cirurgia do estômago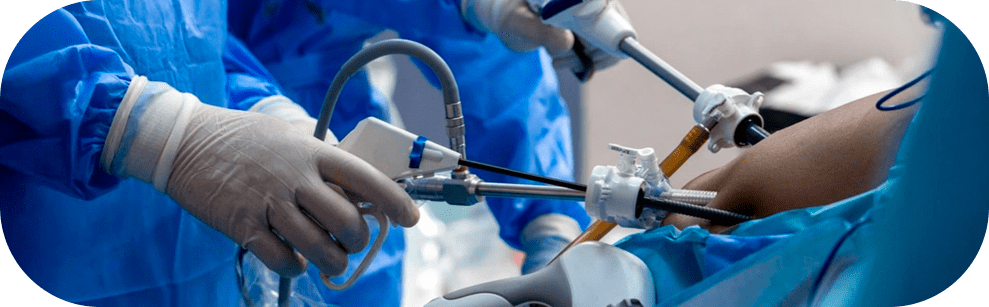
Principais técnicas utilizadas
A técnica depende da localização e da extensão tumoral:
- Gastrectomia distal (subtotal): indicada quando o tumor está no antro/parte distal do estômago e é possível obter margem livre preservando a porção proximal. Após a ressecção, reconstruo o trânsito com anastomose ao intestino delgado (estratégias como Billroth II ou Roux-en-Y, conforme o caso).
- Gastrectomia total: quando o tumor compromete a porção proximal ou quando não há garantia de margem segura preservando parte do estômago, retiro o órgão por completo e realizo esofagojejunoanastomose (geralmente em Roux-en-Y).
- Ressecções atípicas/segmentares em situações muito selecionadas: apenas quando a oncologia cirúrgica permite e as margens projetadas são adequadas.
- Tratamento de linfonodos regionais: planejo a extensão da linfadenectomia de acordo com o estadiamento, a localização do tumor e o objetivo oncológico, seguindo o que é apropriado para o caso.
Independentemente da técnica, padronizo etapas para reduzir complicações: controle de hemostasia, testes intraoperatórios quando indicados, uso criterioso de drenos, profilaxias (trombose/antibiótico conforme protocolo) e documentação precisa para orientar o pós.
Abordagens minimamente invasivas
Sempre avalio se a via minimamente invasiva pode ser aplicada sem comprometer os princípios oncológicos. O objetivo é o mesmo da cirurgia aberta: margens livres e tratamento linfonodal adequado.
Quando a anatomia, o estadiamento e a logística do caso permitem, a via minimamente invasiva pode oferecer menor dor de parede, mobilização precoce e internação potencialmente mais breve. A decisão é técnica e individual.
Antes da cirurgia, discuto com você as diferenças práticas entre as vias, inclusive a possibilidade de conversão para via aberta se isso tornar o procedimento mais seguro em algum momento.
Laparoscopia
Na laparoscopia, opero por pequenas incisões usando uma câmera de alta definição e instrumentos delicados. Em gastrectomias distais selecionadas e em parte dos casos totais, essa abordagem pode ser adequada. A visão ampliada ajuda em dissecções precisas, na reconstrução do trânsito e na padronização das etapas oncológicas planejadas.
Explico sempre que, apesar dos potenciais benefícios de parede e conforto no pós, a qualidade oncológica é a bússola. Se, durante o ato, a via laparoscópica não oferecer segurança ou exposição ideal, converto sem hesitar, pois segurança e radicalidade oncológica vêm primeiro.
Cirurgia robótica
A robótica adiciona articulação dos instrumentos e ergonomia, úteis em suturas finas, dissecções junto a estruturas nobres e reconstruções mais exigentes. Em casos selecionados, essa precisão auxilia na padronização dos passos críticos, mantendo a filosofia de que a indicação oncológica com margens adequadas guia tudo.
Na conversa pré-operatória, detalho vantagens e limites da plataforma e quando a robótica agrega valor real; também esclareço que nem todo caso se beneficia dessa via, e que a via aberta permanece indicada quando é mais segura para o seu perfil.
Agende sua consulta para cirurgia do estômago📍 Atendimento em cirurgia digestiva oncológica – São Paulo – SP


